Servizi
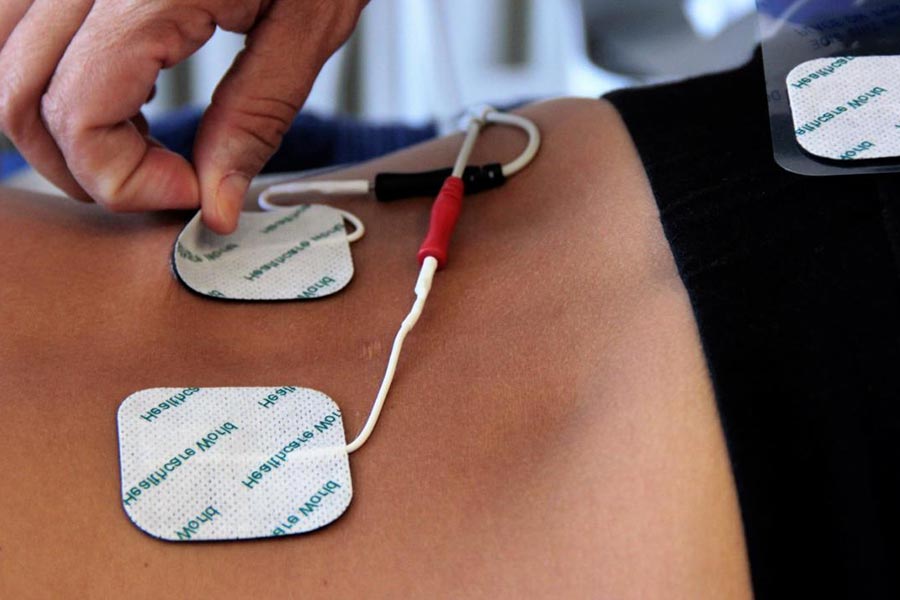
L’elettroterapia antalgica sfrutta l’energia elettrica, sia in forma di corrente continua, sia in forma di corrente variabile, per ottenere specifici effetti antidolorifici.
Esistono quattro principali tipi di elettroterapia antalgica :
- Micro correnti
- TENS
- Diadinamica
- Ionoforesi
Le MICRO CORRENTI sono correnti d’intensità molto bassa (dell’ordine del microampere µA), molto leggere, non percepite dal paziente.
Indicazioni terapeutiche:
- Diminuzione del dolore acuto e cronico
- Veloce recupero dei tessuti e rapida guarigione di ferite, cicatrici e fratture ossee
- Produzione di fibre di collagene, che favoriscono l’elasticità della pelle
- Assenza totale di effetti collaterali e complicazioni
- Fase acuta di innumerevoli patologie
- Disturbi labirintici
La TENS (Stimolazione Elettrica Transcutanea) è una terapia fisica avente lo scopo di stimolare i nervi periferici tramite l’applicazione di correnti a bassa frequenza.
Si sfruttano elettrodi i cui microimpulsi sono in grado di eccitare esclusivamente le fibre nervose situate sotto la pelle.
Indicazioni terapeutiche:
- Tutte le sindromi dolorose dell’apparato osteoarticolare e muscolare
La terapia con corrente DIADINAMICA è un tipo di terapia fisica che sfrutta correnti formate da onde con impulsi unidirezionali e sempre positivi
Le sedute sono di breve durata, e l’intensità della stimolazione varia a seconda della sensazione riferita dal paziente.
Indicazioni terapeutiche:
- Nevriti, quali ernie cervicali e sciatalgie
- Tendiniti
- Dolori muscolari
La IONOFORESI è un tipo di elettroterapia avente lo scopo di introdurre un farmaco nell’organismo attraverso l’epidermide. La somministrazione avviene attraverso l’utilizzo di corrente continua, prodotta da un apposito generatore.
Indicazioni terapeutiche:
- Artrosi
- Artrite
- Sciatalgia
- Strappi muscolari
- Iperidrosi di mani, piedi, ascelle e volto
Senza categoria
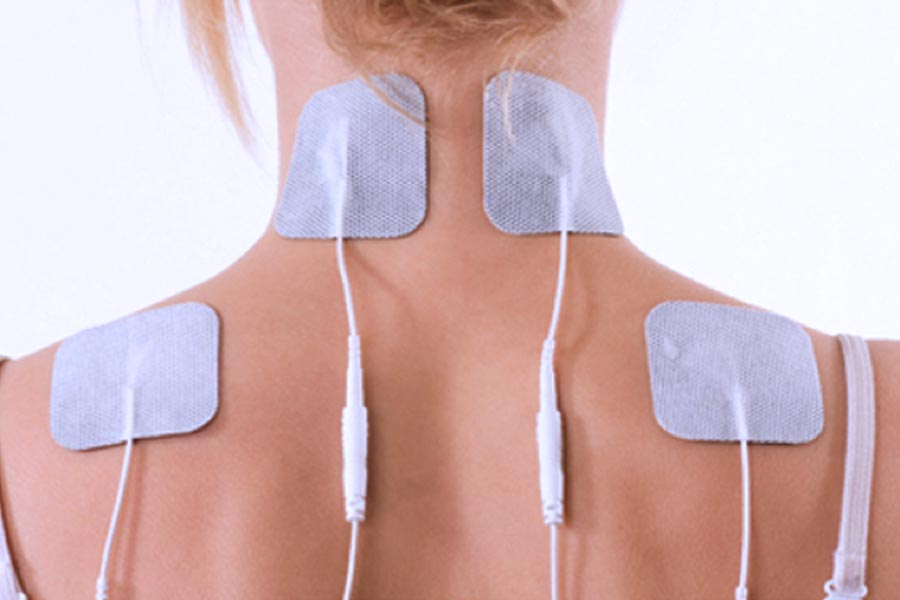
L’elettroterapia stimolante sfrutta tutte quelle correnti elettriche capaci di stimolare (cioè di contrarre) le fibre muscolari, ovvero: corrente continua interrotta, corrente faradica, correnti pulsanti ad impulsi regolabili.
Indicazioni terapeutiche:
- Ipotrofia da non uso
- Potenziamento muscolare in fase atletica
Senza categoria
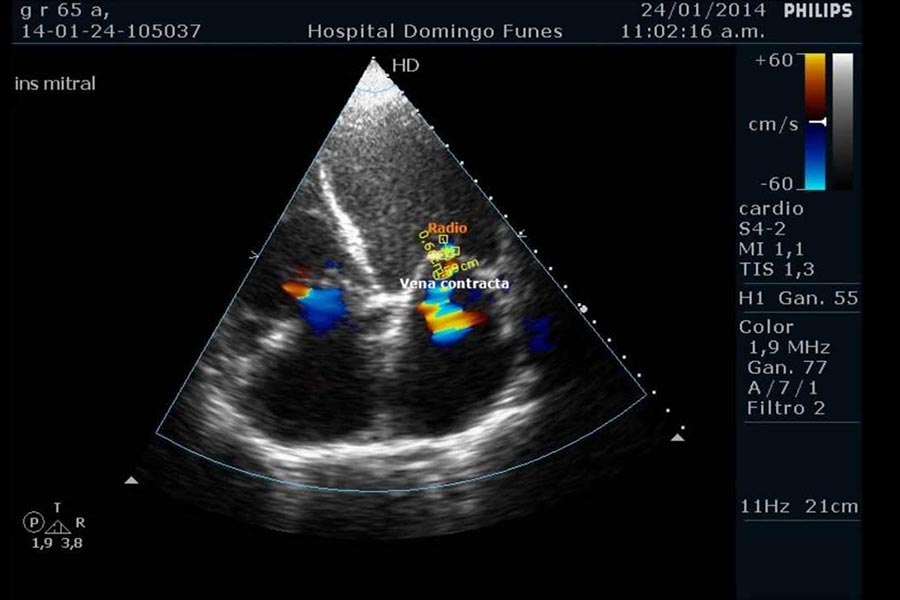
Che cos’è l’ecocardiogramma transesofageo con doppler completo?
L’ecocardiogramma transesofageo con doppler completo è un esame che permette di valutare in maniera più ravvicinata e dettagliata lo stato anatomico delle strutture cardiache come le valvole e le protesi valvolari o coaugli di sangue che l’ecocardiogramma transtoracico non consente di indagare sufficientemente.
L’esame viene condotto grazie ad un’apposita sonda ecocardiografica dal diametro ridotto, introdotta dalla bocca che avanzata delicatamente all’interno dell’esofago.
A che cosa serve l’ecocardiogramma transesofageo con doppler completo?
L’esame è anche indicato tutte le volte che l’ecocardiogramma standard non consente di ottenere immagini di buona qualità.
Come si svolge l’ecocardiogramma transesofageo con doppler completo?
Per eseguire l’esame, il paziente viene deve stendersi su un fianco su un lettino. Nel corso dell’esame viene utilizzata una sonda che viene fatta giungere all’esofago passando attraverso la bocca.
Prima di tale manovra, il medico o il personale infermieristico effettuano una anestesia locale (spruzzando uno spray in gola o somministrando un blando sedativo.
La durata massima dell’esame è di circa 30 minuti.
Norme di preparazione dell’ecocardiogramma transesofageo con doppler completo:
Al momento dell’esame il Paziente deve essere digiuno da almeno quattro ore; è consentito assumere piccole quantità di acqua per assumere i farmaci abituali.
Preliminarmente si introduce un ago-cannula venoso in una vena dell’avambraccio, necessaria per la somministrazione di farmaci (antibiotici, sedativi, anti-nausea).
La fase preparatoria si completa collegando il paziente ad un monitor per la registrazione continua dell’elettrocardiogramma, con la rilevazione della pressione arteriosa e della saturimetria (percentuale di ossigeno nel sangue). Quest’ultimo parametro viene monitorizzato continuamente.
Rischi e controindicazioni dell’ecocardiogramma transesofageo con doppler completo:
Con l’ecocardiogramma transesofageo i rischi sono ridottissimi.
Costituiscono controindicazioni all’esecuzione dell’esame le patologie e varici esofagee, in genere successive a patologie epatiche come cirrosi o cancro cirrosi e ipertensione portale (della vena porta).
Il paziente è comunque tenuto a comunicare eventuali disturbi, infezioni, allergie, malattie, precedenti interventi attraverso la compilazione dell’apposito consenso informato che il medico rappresenta.
Raccomandazioni:
- osservare il digiuno prima dell’esame;
- assumere i farmaci abituali.
- portare con sé la precedente documentazione cardiologica.
Se viene somministrato un sedativo è meglio aspettare almeno mezz’ora prima di lasciate l’ambulatorio e non mettersi immediatamente alla guida.
È consigliabile non bere per almeno trenta minuti e non ingerire cibi solidi per almeno due-tre ore dal temine dell’esame.
La Clinica Ruesch è attiva con la maggior parte dei circuiti assicurativi e promuove accordi di convenzionamento diretto con Enti che gestiscono Polizze Salute, Fondi e le Casse di Previdenza di Categoria e Ordini Professionali.

Servizi
In Clinica Ruesch, in partnership con Medinova, è attivo il servizio per la cura del glaucoma denominato “Glaucoma Advanced Care” in collaborazione con il Dr. Rodolfo Lo Schiavo Elia.
Si tratta di un progetto innovativo per la diagnosi precoce del glaucoma e della sua cura medica e chirurgica.
Le visite sono erogate sia in percorso privato sia in percorso assicurativo diretto e indiretto, con pacchetti dedicati.
La massima tecnologia combinata con competenze professionali specifiche per la diagnosi precoce e la terapia avanzata del glaucoma.
Esami Hi-Tech, non invasivi, per diagnosticare il glaucoma fino a otto anni prima rispetto alle tecnologie ad oggi in uso.
L’OCT a nostra disposizione, con le sue caratteristiche di precisione e velocità, permette di analizzare e comparare un’enorme massa di dati in pochi minuti.
Per i miei assistiti eseguo una routine Glaucoma Advanced Care misurando e analizzando tutti i parametri utili a una diagnosi precoce:
- RNFL
- Studio morfologico
- Ricostruzione in 3d del nervo ottico
- Studio dell’angolo
- Mappa Pachimetrica
- Studio delle cellule ganglionari GCC
Quest’ultimo esame specifico consente di ottenere una diagnosi precoce fino a otto anni prima delle tecniche convenzionali. Naturalmente eseguiamo anche il campo visivo computerizzato che rappresenta ancora lo standard di riferimento. Nel glaucoma ad angolo stretto e nei casi dove esiste indicazione, consiglio l’iridotomia yag laser in quelli ad angolo aperto la Trabeculoplastica Laser Selettiva SLT. I laser utilizzati per queste procedure sono fra i più avanzati e sicuri per la tecnologia applicata nel settore. Per i casi che necessitano di una gestione chirurgica, un team d’esperti chirurghi del glaucoma mi affiancano nelle scelte e in sala operatoria.
Tomografia a Coerenza Ottica – OCT
L’Optical Coherence Tomography, porta in avanti la frontiera della diagnostica medica per immagini in oculistica. Le sue innovative caratteristiche ne fanno uno strumento utile nella diagnosi delle patologie retiniche, nella diagnosi precoce del glaucoma, nello studio del segmento anteriore. Nella malattia della macula l’OCT mostra tutte le sue potenzialità, nella diagnosi e nei controlli post operatori. La profondità d’analisi permette di visualizzare, misurare e comparare tutte le strutture anatomiche dell’occhio. La sicurezza, precisione e velocità d’esecuzione, sono a pieno vantaggio dell’assistito che ottiene esami alla definizione istologica senza alcuna alterazione clinica.
La tomografia corneale a correnza ottica, rappresenta un elevatissimo standard per la diagnostica corneale.Fornisce mappe corneali di elevazione e curvatura della cornea. Le misure sono rapide e precise,la pachimetria viene rappresentata in mappa e può determinare tutte le irregolarità della cornea.L’esame è utilissimo nella diagnosi e stadiazione del cheratocono calcolando automaticamente anche altri importanti parametri come l’angolo,la profondità ed il volume della camera anteriore.Le analisi Hi-Tech automatiche di questa procedura innalzano ai massimi livelli la capacità diagnostica del glaucoma.
Tonometria
La misura della pressione oculare si esegue con un apparecchio che si chiama Tonometro di Goldmann e prevede anestesia locale e colorazione mediante fluorescina sodica, il conetto che viene a contatto con l’occhio deve essere sterilizzato tra una misurazione e l’altra. Per semplificare la gestione complicata di questa tecnica, mi affido al Tonometro Jcare, rapido e indolore, con sonde monuouso. Questa tecnica permette di misurare il tono anche a bambini piccolissimi o alle persone che hanno grosse difficoltà a gestire il fastidio di qualcosa che tocchi sull’occhio. Il metodo Hi-Tech è validato dall’European Glaucoma Society come accurato e sicuro.
Chirurgia
Grandi novità portano nuove opzioni terapeutiche.
Nel glaucoma, con il metodo GLAUCOMA ADVENCED CARE, da me appositamente messo a punto si ottengono precise diagnosi precoci nell’interesse della salute del paziente ed una riduzione dei costi. Si offrono combinazioni di esami Hi-Teche trattamenti innovativi quali la SLT Trabeculoplastica , Laser selettiva, la Neuroprotezione, il Neuroenhancement, i trattamenti ipotonizzanti personalizzati.
Non può essere instaurata una terapia cronica, a vita, senza avere la certezza che sia quella adatta e che funzioni.
Esami e procedure
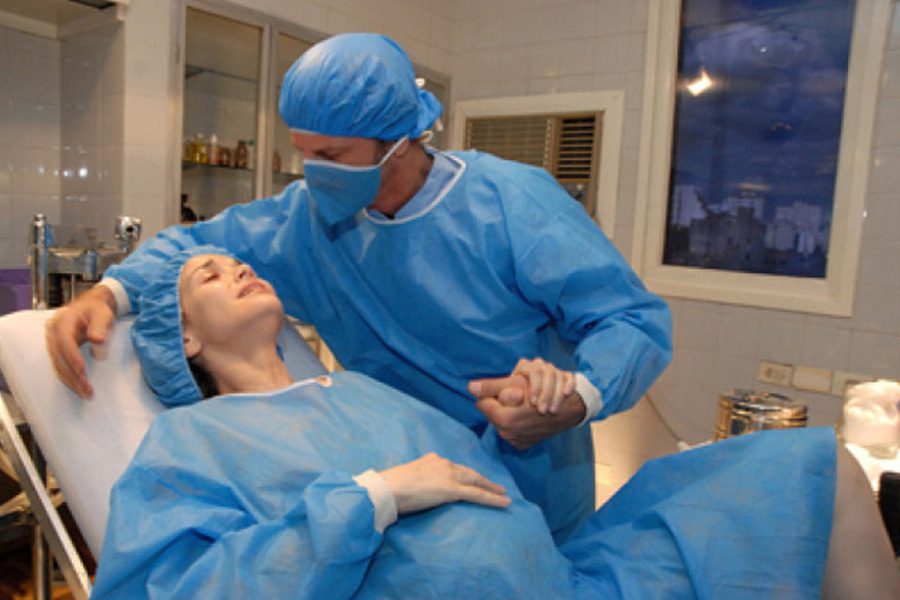
La partoanalgesia ha lo scopo di ridurre o eliminare il fisiologico dolore presente in corso di travaglio.
Questo ottimizza la ventilazione materna, consentendo il conseguente miglioramento dell’ossigenazione fetale, oltre a rendere in assoluto piacevole e rilassante l’esperienza del parto.
Ogni donna può oggi scegliere di servirsi di una tecnica di partoanalgesia, con poche e ben codificate eccezioni.
Le tecniche di partoanalgesia spinale (subaracnoidea e peridurale), prevedono l’impiego di anestetici locali in prossimità delle strutture nervose che decorrono nella colonna vertebrale (area lombosacrale).
L’analgesia subaracnoidea copre solo la fase finale del travaglio, per cui è spesso denominata anche analgesia “espulsiva”.
Prevede l’iniezione di piccoli dosaggi di anestetico locale nel liquor, ed è una tecnica “one-shot” (l’iniezione può essere praticata una sola volta ed ha una durata definita di 60 – 90 minuti, trascorsi i quali il dolore ritorna).
È indicata quindi solo nei casi in cui il travaglio, per oculata valutazione del ginecologo, sia prossimo alla sua conclusione.
Esistono tuttavie tecniche di analgesia dolce che possono alleviare il dolore senza per forza ricorrere a terapie farmacologiche e invasive come la partoanalgesia epidurale. Tra queste lo yoga, l'autoipnosi, l'idropuntura.
L’analgesia peri o epidurale continua prevede invece l’inserimento nello spazio peridurale di un cateterino sterile che consente l’infusione continua di anestetico. È pertanto in grado di coprire l’intera durata del travaglio, quale che essa sia.
La scelta di sottoporsi a partoanalgesia deve necessariamente essere fatta con anticipo rispetto all’insorgenza del travaglio.
La partoriente deve infatti essere preventivamente visitata dall’anestesista, che effettuerà una completa raccolta anamnestica, visionerà gli esami ematochimici ed un elettrocardiogramma, risalenti a non più di trenta giorni, controllerà clinicamente la colonna vertebrale.
Dopo la visita l’anestesista proporrà alla partoriente una panoramica delle tecniche di partoanalgesia nonchè dei relativi benefici e complicanze, premurandosi di rispondere a qualsiasi domanda e/o dubbio.
A questo punto la partoriente potrà scegliere con piena consapevolezza di firmare il modulo di consenso informato alla procedura, che sarà archiviato in attesa del momento del travaglio.
Modalità di svolgimento della procedura epidurale
Sia l’analgesia subaracnoidea che quella peridurale continua prevedono che la partoriente sia monitorizzata (tracciato elettrocardiografico, saturazione periferica di ossigeno e pressione arteriosa). Si procede inoltre al posizionamento di un’agocannula in una vena periferica del braccio, allo scopo di infondere liquidi e farmaci.
Quando il momento di iniziare la partoanalgesia è giunto, a giudizio insindacabile del ginecologo, la partoriente assume la posizione seduta, con il dorso curvo e le spalle rilassate.
L’anestesista, preparato un campo sterile, procede all’accurata disinfezione e successiva detersione della schiena.
Nel caso della partoanalgesia subaracnoidea effettua quindi una singola iniezione di anestetico locale iperbarico nel liquor, generalmente a livello dello spazio intervertebrale L3 – L4 o L4 – L5.
Nel caso della partoanalgesia peridurale continua, invece, l’anestesista inizia praticando una piccola anestesia locale, cutanea e sottocutanea, a livello degli stessi spazi intervertebrali, che gli consente di ricercare, utilizzando un ago di Tuohy, di calibro maggiore rispetto al precedente (da cui la necessità dell’anestesia locale), lo spazio peridurale. Reperitolo vi inserisce il cateterino peridurale sterile, attraverso il quale, rimosso l’ago, sarà possibile somministrare anestetico in continuo, anche utilizzando una piccola pompa, per tutto il tempo del travaglio ed oltre l’espletamento del parto.
Tanto l’analgesia subaracnoidea che quella peridurale hanno lo scopo primario di eliminare il dolore delle contrazioni, lasciando tuttavia la paziente libera di collaborare attivamente, spingendo, durante tutto il travaglio di parto.
Durante il travaglio è sempre necessaria la presenza dell’anestesista, per il monitoraggio dei parametri vitali, come quella dell’ostetrica, che garantirà il monitoraggio cardiotocografico continuo.
Ricorrendo alla partoanalgesia peridurale quindi:
- la paziente rimane sveglia, rilassata e cosciente, apprezzando l’esperienza del parto nella sua completezza, grazie alla totale assenza di dolore;
- inoltre, qualora per motivi ostetrici si dovesse ricorrere ad un parto strumentale (ventosa), o ad un taglio cesareo, il cateterino già posizionato per la partoanalgesia può garantire, al semplice variare del dosaggio dei farmaci, la completa anestesia chirurgica, senza ulteriori procedure.
Concludendo, nel decidere di ricorrere ad una tecnica di partoanalgesia, resta di prioritaria importanza una comunicazione esauriente e completa tra partoriente, ginecologo ed anestesista, al fine di consentire una scelta convinta, informata e responsabile.

Servizi
In Clinica Ruesch, a Napoli, nell’ambito del Corso Pre-parto è previsto un incontro dedicato alla Musicoterapia. Ascoltare-creare musica è un modo intenso, divertente, per vivere il tempo della gravidanza, in quanto l’esperienza e l’utilizzo dei suoni e del corpo creano un profondo senso di benessere. Il corpo è il primo testimone della nostra nascita, è l’unico che conserva la memoria anche del passaggio dalla vita intrauterina alla vita sociale con il suo carico di forza e paura.
È il primo strumento musicale che usiamo ed è la cassa di risonanza delle sonorità che scopriamo e che entreranno a far parte della nostra memoria musicale e dei nostri affetti. È uno strumento di rappresentazione di parti di sé. In un percorso di scoperta o ri-scoperta di parti di sé assopite, bloccate o sconosciute, la musica e il corpo diventano un forte elemento di conoscenza ed anche un modo per rilassarsi e contenere le proprie ansie.
Il percorso offre alle gestanti la possibilità di viversi il cambiamento attraverso la scoperta delle proprie potenzialità creative ed espressive, recuperando suoni, gesti, movimenti semplici ed immediati.
Le donne sperimenteranno in modo spontaneo sonorità legate alla propria storia e alla propria genitorialità, accompagnandosi con oggetti/strumenti di facile uso che compongono il parco strumentale adoperato in musicoterapia e che facilitano la relazione con il feto attivando uno scambio di segnali ritmicosonori che avvicinano la madre al suo bambino in un dialogo reale. Si utilizzeranno tecniche di rispecchiamento, dialogo, improvvisazione sonora mediante strumenti e suoni evocatori del passato e del presente, con i quali sentirsi in armonia e in contatto empatico con l’altro. Suoni naturali, come quelli legati ai 4 elementi o al battito cardiaco o a frequenze vicine alla propria voce, rappresenteranno il viatico per costruire relazioni efficaci e serene.
L’incontro è strutturato in tre fasi:
- Accoglienza
- Riscaldamento e pratiche sonore
- Condivisione e confronto
Il laboratorio inizia con esercizi di riscaldamento e di respirazione.
Seguono esercizi di improvvisazione sia sonori che corporei nei quali la donna scopre la propria femminilità, ma soprattutto, la libertà di espressione che è fondamentale per raggiungere una maggiore consapevolezza corporea ed emotiva .
Il percorso si avvale della musicoterapia, disciplina accessibile a tutti, che fa riferimento a contributi importanti scientifici. La musicoterapia è finalizzata alla esplorazione del sé, alla mobilizzazione degli affetti, allo sviluppo delle parti creative e cognitive, alla liberazione di nuclei di energie bloccate. Ha effetti sulla respirazione, sulla frequenza cardiaca, sulle componenti neurologiche, fisiologiche, psicologiche e relazionali come confermano numerose ricerche volte ad accertarne i benefici anche per le mamme in attesa e i loro nascituri.
L’approccio musicoterapico rappresenta un incontro tra persone, attraverso il dialogo sonoro che spontaneamente si genera, a partire dalla immediata forza comunicativa dei suoni e della musica. Un incontro fatto di emozioni, di memorie che affiorano e che si generano. Gli strumenti adoperati – ritmici e melodici innanzitutto, oltre alla voce – sono immediati, evocativi, simbolici. Rappresentano il mezzo per lo scambio affettivo.
L’intento sarà quello di accompagnare e sostenere le donne nel loro percorso espressivo, di trasformare e adattare le sonorità verso forme condivisibili, che abbiano ‘un senso’ per il corpo e per l’anima, in particolare a favore dell’incontro profondo tra mamma e figlio, a partire dai suoni primitivi presenti in ciascuno. La familiarità per le melodie e per i ritmi della mamma si trasferiscono al figlio così come questi riconosce la colorazione timbrica e melodica della voce materna come veicolo di emozioni ed affetti.
Essa diventa una ‘carezza’ e ‘coccola sonora’ ma anche un vero strumento/nutrimento per comunicare al piccolo i propri stati d’animo. ‘Sentire’ la propria voce e percepirne l’aspetto comunicativo con il bambino.
Testi a cura di:
Diana Facchini – Responsabile dell’Isfom, Musicologa, Musicoterapista, Musicista, Didatta della musica
Maria Luisa Marino – Musicoterapista

Servizi
Durante il 6° ed ultimo incontro del Ruesch Corso Preparto, le mamme avranno l’opportunità di approfondire i benefici del Massaggio Infantile.
Il massaggio del bambino è, infatti, un efficace strumento attraverso cui rafforzare la relazione con i nostri bambini, non si tratta quindi di imparare una tecnica ma di affinare una attitudine: un modo di comunicare profondo con il proprio bambino.
Il massaggio del bambino è un’antica tradizione presente nella cultura di molti paesi che è stata riscoperta e si sta espandendo anche nel mondo occidentale.
L’evidenza clinica e le recenti ricerche hanno inoltre confermato l’effetto positivo del massaggio sullo sviluppo e sulla maturazione del bambino a livello fisico, psicologico ed emotivo.
Il massaggio del bambino è semplice e ogni genitore può apprenderlo facilmente; il programma è flessibile e si può adattare alle esigenze del bambino dalla nascita, accompagnandolo poi nelle diverse fasi della sua crescita.
Con il massaggio possiamo sostenere, proteggere e stimolare la crescita e la salute del nostro bambino, è un mezzo privilegiato per comunicare ed essere in con-tatto con lui.
Dott.ssa Giulia Barone – insegnante di massaggio infantile A.I.M.I
Servizi
Del cordone ombelicale vengono utilizzate le cellule staminali contenute nel Sangue del Cordone Ombelicale (SCO) tali cellule sono in grado di riprodursi dando origine agli elementi corpuscolati del sangue periferico: globuli rossi, globuli bianchi e piastrine. Queste vengono utilizzate per il trattamento di pazienti, pediatrici ed adulti, affetti da patologie oncoematologiche (come leucemia, mielodisplasia, anemia aplastica, emoglobinopatie, immunodeficienze congenite) per le quali il trapianto con cellule staminali emopoietiche costituisce la terapia d’elezione.
Ecco perché le cellule staminali placentari sono preziosissime: trapiantandole si può ripristinare la funzione del midollo, che riprende a produrre i globuli bianchi, rossi e piastrine normali. Di qui l’idea di utilizzare il sangue del cordone ombelicale, per donarlo a chi ne ha bisogno.
Come si prelevano le cellule staminali
La raccolta avviene prelevando il sangue del cordone ombelicale a parto espletato, ovvero quando il cordone è stato già reciso e sono state prestate tutte le cure necessarie al neonato ed alla madre.
Quindi non comporta alcun rischio ne alla madre ne al neonato.
Cosa fa la mamma per donare
È possibile donare contattando la Clinica Ruesch ai contatti sotto riportati.
Seguirà una consulenza nella quale verrà fatto un questionario per valutare l’idoneità della paziente, successivamente, se la paziente risulterà idonea, le sarà assegnato il kit per la donazione che verrà utilizzato al momento del parto.
La raccolta si effettua assicurati i massimi livelli assistenziali per la mamma e per il neonato.
Non tutte le unità raccolte possono essere conservate in banca, ovvero conservate per fini di trapianto, poichè devono rispondere a caratteristiche qualitative e quantitative utili per tale scopo.
La Clinica Ruesch è l’unica struttura privata a Napoli ad essersi abilitata ed in possesso di certificato di Centro di Raccolta di Sangue Cordonale.
Per Centro di Raccolta di Sangue Cordonale (C.Ra.S.C.O.) si intende la struttura dove viene prelevato per uso solidaristico il Sangue di cordone ombelicale (Donazione)
La formazione continua del personale fa si che siano rispettate le tecniche idonee sicure ed all’avanguardia.
Servizi
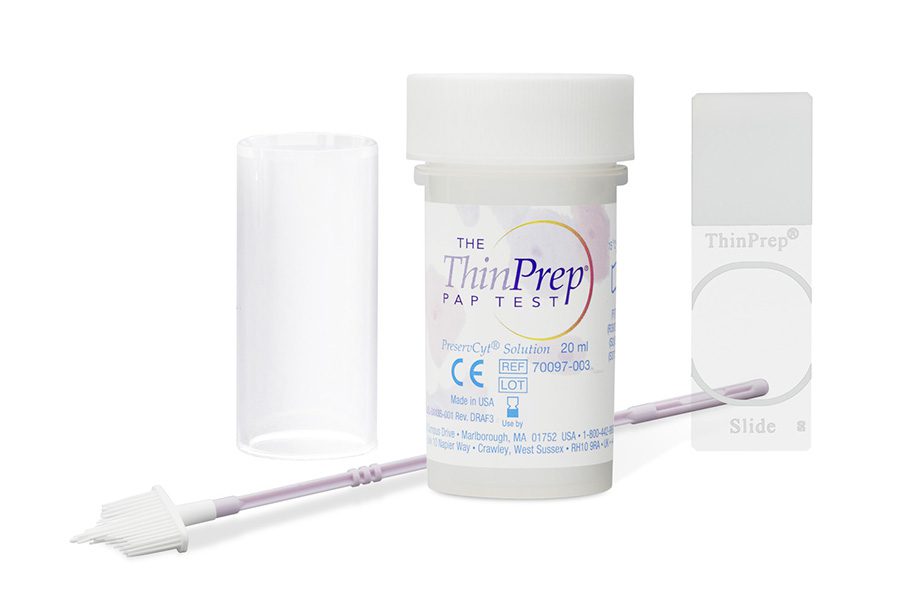
Il THIN PREP (citologia basata su fase liquida) è una tecnica alternativa allo striscio cervico-vaginale (Pap-Test) basata sulla sospensione di tutto il materiale raccolto in un fluido al fine di creare una sospensione cellulare. Le cellule in sospensione restano preservate per diverse settimane a temperatura ambiente. La sospensione viene trattata per rimuovere l’eccesso di sangue e di essudato infiammatorio, una piccola quota rappresentativa viene strisciata su di un vetrino. Questa tecnica consente l’allestimento dei preparati in maniera automatica e semiautomatica.
Come si esegue il Thin Prep
Il prelievo viene eseguito, come per il pap-test, dopo applicazione di speculum vaginale. Il materiale viene raccolto con una spatola corta e larga di plastica che viene poi immesso in un contenitore contenente il liquido e fatto ruotare in modo che le cellule raccolte restino in sospensione. Il procedimento prevede tre fasi: Fase di Dispersione, di Raccolta delle cellule e di trasferimento.
La fase di dispersione è l’unica eseguita in ambulatorio: la spatola subito dopo il prelievo è introdotta in una provetta detta vial e si fa girare vorticosamente per mettere il muco e le cellule in sospensione. Il materiale viene quindi inviato in laboratorio dove avviene la raccolta delle cellule (fase 2): nel tubo viene prodotta una pressione negativa che spinge il fluido attraverso un filtro. Le maglie di questo filtro trattengono le cellule e fanno passare attraverso i pori le emazie, i polimorfonucleati e i detriti cellulari. Quindi, sul filtro non restano elementi “di disturbo”.
Infine si procede al trasferimento (fase 3): Il filtro che contiene le cellule viene rovesciato e messo delicatamente in contatto con il vetrino caricato elettronicamente. Le cellule così passano sul vetrino che successivamente viene fissato immediatamente.
La tecnica consente di ottenere uno strato di cellule solo in corrispondenza del filtro con fondo pulito ed assenza di interferenze nella lettura. La colorazione risulta più uniforme e le cellule sono distribuite in unico strato (monolyer) per cui si osservano meglio anche i nuclei. Il materiale residuo può essere utilizzato per studi successivi (per controllo di qualità o per immunoistochimica).
Esami e procedure
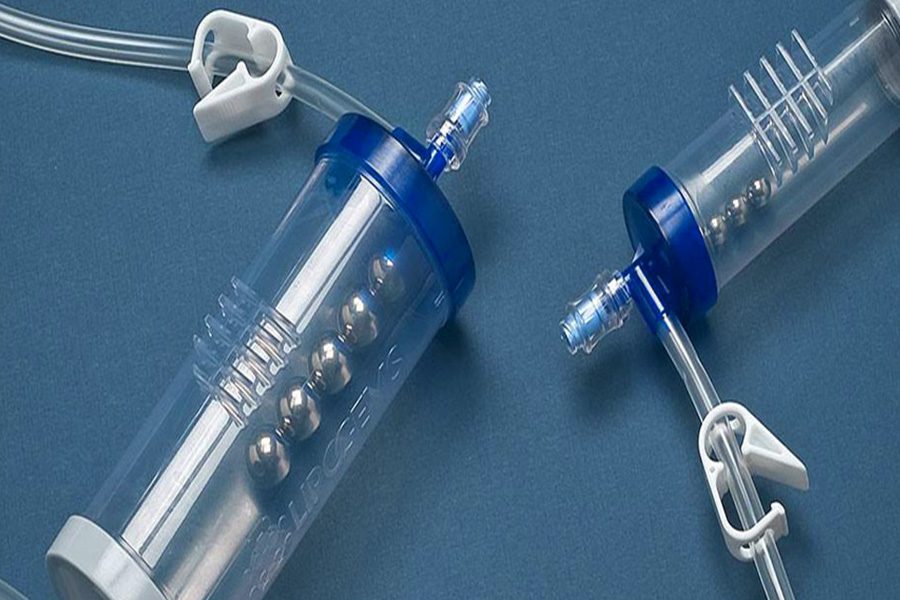
Lipogems è una tecnica rigenerativa che consente di processare in un sistema completamente chiuso anche medio-piccole di tessuto adiposo, prelevate con minimo prelievo da un sito donatore (addome, fianchi, glutei, cosce).
La processazione del tessuto adiposo attraverso la tecnica Lipogems elimina le infiammazioni (sangue, olio, detriti cellulari) micro-frammentando i cluster di tessuto, con un risultato finale omogeneo e di notevole maneggevolezza,idoneo per le infiltrazioni intra-articolari di spalla, ginocchio, anca, caviglia e altre componenti tendinee e/o legamentose.
Il tessuto adiposo così ottenuto conserva intatte le nicchie adipose, ovvero le unità morfo-funzionali fondamentali del tessuto stesso, dotate di rete vascolo-stromale in cui le cellule staminali mesenchimali e i loro precursori possono svolgere la loro funzione rigenerativa in maniera ottimale.
È questo il vero segreto che differenzia la tecnologia Lipogems dalle altre metodiche tradizionali che utilizzano le cellule staminali mesenchimali: preservare il microambiente naturale della nicchia adiposa per conservare al meglio il potenziale rigenerativo delle cellule staminali e le loro funzioni.
Quindi la metodica Lipogems utilizza tessuto adiposo leggermente manipolato e non frazioni cellulari estratte da quest’ultimo, rendendo tale approccio ottimale per artrosi e lesioni infiammatorie a tendini e legamenti, ma non solo.
Le principali indicazioni al trattamento con Lipogems sono i processi degenerativi artrosici che interessano le cartilagini articolari (nota anche come condropatia degenerativa), la degenerazione e/o lesioni infiammatorie dei menischi e di tutte le componenti tendinee e legamentose articolari o peri-articolari, che causano dolore e limitazione della funzionalità articolare.











